近年ちまたで急増している梅毒!2010年頃まで国内で1000人を切る程度の感染者数でしたが、2022年以降は年間1万人を超える報告が続いており、注意が必要な状況です。 (厚生労働省)
特に20~30代の女性感染者が急増しており、現在は厚生労働省や各自治体が注意喚起と検査の呼びかけをするほど…。 (厚生労働省)
「そんなんコンドームしてればいいんじゃね?」と思っているなら、その考えは浅はか!実はコンドームをしても梅毒に感染する恐れがあります。 (CDC)
安全にセックスを楽しむためにも、今回は「梅毒」について徹底解説!病原菌や感染経路だけでなく、予防策も詳しく解説していきましょう。
【目次】
▶(1)梅毒感染者は年々増加!コンドームをしても意味がない?
▶(2)梅毒にコンドームは有効!しかし皮膚からも感染するため100%ではない
▶(3)「不治の病」と言われたのは昔の話。梅毒について知っておこう
▶(4)感染しないために知っておこう!梅毒に有効な予防策とは
梅毒感染者は年々増加!コンドームをしても意味がない?
コンドームや治療薬の普及で「梅毒はもう昔の病気」というイメージを持っている人もいます。でも現実は真逆で、ここ数年の日本では梅毒の報告数が高い水準で推移しています。厚生労働省の情報でも、2022年以降は年間1万例を超える報告が続いていることが明記されていて、完全に“今の感染症”です。 (厚生労働省)
さらに厄介なのは、増え方に偏りがあること。もちろん男性も増えていますが、若い女性(とくに15~35歳あたり)で増加が目立つ、という分析も公的機関の資料で言及されています。 (感染症情報提供サイト)
「若い女性の感染が増える」ということは、妊娠・出産の時期と重なる可能性が上がるということでもあります。実際、日本で妊婦の梅毒や先天梅毒が問題になっているという研究報告も出ています。 (PMC)
こういう話をすると、だいたい出てくるのが「じゃあコンドームすれば大丈夫でしょ?」という反応。でも梅毒は“体液だけ”でうつるタイプの感染症とは違います。そこが落とし穴。
「コンドーム=絶対安全」の思い込みが一番危ない
コンドームはもちろん重要です。けれど、梅毒は皮膚や粘膜の接触で感染が成立しうるため、コンドームを使っても感染リスクをゼロにはできません。米CDCも、梅毒のように皮膚接触で広がる感染症はコンドームで完全には防げない、と説明しています。 (CDC)
つまり「コンドームしてるから検査いらない」「コンドームしてるから相手が誰でも平気」という発想が、いちばん危うい。逆に言えば、コンドームを使っていても感染が起きる現実があるからこそ、梅毒は広がりやすいんです。
しかも梅毒は「気づきにくい」「放置しやすい」がセットで来る
梅毒がやっかいなのは、症状が出ても軽く見えたり、自然に消えたように見えたりする点です。痛みが少ないし、体調がガクッと落ちるわけでもない。そのまま「治ったかも」と誤解して放置してしまう人が出やすい。
そして放置された梅毒は、本人が気づかないまま他人にうつすルートにもなります。ここが増加を止めにくい理由のひとつです。だからこそ「コンドームさえしてればOK」と雑に片付けるのは危険、という話になってきます。
梅毒にコンドームは有効!しかし皮膚からも感染するため100%ではない
先に強調しておきたいのは、コンドームが無意味なわけではない、ということです。梅毒に対しても、正しく使えば予防効果は期待できます。ただし条件がある。
梅毒は、感染部位にできる病変(しこり、ただれ、発疹など)に触れることでうつります。コンドームがその病変を“完全に覆っている”なら防御になるけれど、覆えていない場所に病変があれば、その接触で感染が起こり得る、という理屈です。レビュー論文でも「コンドームは保護になるが、病変を覆えることが前提」という趣旨が整理されています。 (PMC)
梅毒が「皮膚でうつる」ってどういうこと?
梅毒は主に性行為によって感染が広がりますが、いわゆる「精液や膣分泌液の交換」だけで説明できないのがポイントです。皮膚や粘膜にできた病変に触れるだけで感染が成立することがある。だから、性器の根元や陰嚢、会陰部、肛門周囲、口の周囲など、コンドームが覆いきれない場所に病変があると、コンドームをしても抜け道が残ってしまいます。
CDCも、梅毒のように皮膚接触で広がる感染症はコンドームでは完全に防げないと説明しています。 (CDC)
つまり「付けた=絶対」ではなく、「付けないより大幅にマシ。でも過信は禁物」が正解です。
「正しく使ってるつもり」問題もデカい
もうひとつの落とし穴が、使用のムラです。使う日と使わない日がある、途中から外す、サイズが合ってなくてズレる、装着が雑で破れる。こういう“あるある”が積み重なると、当然リスクは上がります。
梅毒に限らず性感染症全般は「相手が無症状でもうつる」「自分が無症状でもうつす」が起きます。だから、気合いや根性論ではなく、仕組みとして守る必要がある。正しく使うのは前提、そのうえで「完全ではない」と理解しておくことが、いちばん現実的な防衛になります。
「不治の病」と言われたのは昔の話。梅毒について知っておこう
梅毒は、昔は“恐ろしい病気”として語られてきました。でも今は、早期に発見して適切に治療すれば治せる感染症です。だからこそ重要なのは、怖がって目をそらすより、ちゃんと知って早く動くこと。
梅毒の原因は「梅毒トレポネーマ」
梅毒は細菌(病原体)による感染症で、原因は梅毒トレポネーマという病原体です。ウイルスではなく細菌なので、治療は基本的に抗菌薬(代表的にはペニシリン系)で行われます。
「細菌=薬で治せる可能性が高い」という点では希望がある一方で、「放置すると全身に影響が出うる」という点では油断できません。治療できる病気ほど、放置が一番もったいない。
梅毒は段階的に症状が変わる。しかも途中で“消えたように見える”
梅毒の特徴は、時期によって症状が変わることです。初期は感染部位周辺にしこりやただれが出たりしますが、痛みが少ないこともあり、スルーされがちです。次に、全身に発疹が出ることがありますが、これも体調次第で「なんか蕁麻疹かな?」と勘違いされやすい。
さらに厄介なのが、症状が一度おさまることがある点。本人は「治った」と思ってしまう。でも実際は病原体が体内に残っていることがあり、治療しない限りは進行や再燃のリスクが残ります。
検査は血液検査が基本。だから「心当たりがあるなら」早めが得
梅毒は血液検査で調べられるのが一般的です。自治体が検査を呼びかけている背景には、「本人が気づきにくい」「でも検査で見つけられる」という事情があります。 (厚生労働省)
そして、検査が早いほど治療も早く、相手への感染拡大も止めやすい。恥ずかしいとか怖いとか、そういう気持ちがあるのは当然ですが、梅毒は“放置が一番損”なタイプの感染症です。
絶対あきらめない編集部として言うなら、梅毒対策は「根性」じゃなく「情報と習慣」です。疑うべきときに検査する。これができる人が最終的に一番強い。
感染しないために知っておこう!梅毒に有効な予防策とは
ここからは、現実的にリスクを下げる方法です。大事なのは、ひとつの対策に全振りしないこと。コンドームだけ、相手の見た目だけ、雰囲気だけ、運だけ。全部危ない。複数のレイヤーで守るのが正解です。
予防策は「コンドーム+検査+相手選び+早期治療」が基本線
梅毒は皮膚接触で感染が起こることがあるため、コンドームで“完全”は無理ですが、使う価値は大きいです。 (PMC)
そのうえで、定期的な検査が効きます。検査は「今の自分の状態」をはっきりさせる唯一の手段。相手に対しても、自分に対しても誠実でいられる。
さらに言えば、相手の病変に気づけるかどうかは運要素が強いので、“気づいたら避ける”より“気づけない前提で守る”方が安全です。見た目で判断しない。雰囲気で信用しない。ここは割り切った方がいい。
そして、もし感染が分かったら、治療を受けて中断すること。治療が遅れるほど、本人のリスクも、周囲への感染拡大も増えていきます。
「口」も「皮膚」も関係する。だからこそ“油断しやすい場面”が危ない
梅毒は性器同士だけでなく、口周りの病変が関係することもあり得ます。だから「挿入してないから大丈夫」という思い込みは危険です。CDCも、皮膚接触で広がる感染症はコンドームで完全に防げないと説明しています。 (CDC)
要するに、性感染症は“行為の種類”で白黒が決まらない。接触の仕方でグレーが増える。ここを理解できると、予防の精度が一気に上がります。
パートナーと「検査の話」ができる人が、結局一番安全
気まずいですよね。分かります。でも、検査の話ができない関係ほどリスクは上がる。逆に言えば、検査の話ができる関係は、それだけで安全度が上がります。
「最近、梅毒増えてるらしいね。念のため検査しとく?」この一言が言えるかどうか。言えないなら、少なくとも自分は検査する。これだけでも違います。
梅毒は、知らないまま怖がるより、知ったうえで淡々と対策した方が勝てます。コンドームは有効だけど万能ではない。だから検査と早期治療をセットにする。この考え方が、いま一番現実的な“安全な遊び方”です。
梅毒にコンドームは有効!しかし皮膚からも感染するため100%ではない
コンドームを正しく使用すれば、多くの性感染症のリスクを大きく下げることができます。梅毒においても、性行為の際にコンドームを使用することは非常に有効な予防策のひとつです。特に膣性交や肛門性交の際には、粘膜同士の直接接触を防ぐことができるため、感染リスクを確実に軽減できます。
しかし、梅毒は他の性感染症と比べて感染経路が広いという特徴があります。病原体である「梅毒トレポネーマ」は粘膜や皮膚の微細な傷から侵入するため、コンドームを装着していても感染を完全に防げるわけではありません。つまり、コンドームは「有効」ではあるものの「100%安全」ではないのです。
さらに、感染経路はセックスに限らず、日常生活の中にも潜んでいる場合があります。ここからは、梅毒の具体的な感染経路について詳しく解説していきます。
キスやオーラルセックスでも感染する
梅毒は挿入行為だけで感染するわけではありません。キスやオーラルセックスでも感染する可能性があります。梅毒トレポネーマは粘膜に潜伏しており、基本的には粘膜同士の直接接触によって感染します。
たとえば、口内や唇に初期症状であるしこり(硬性下疳)や潰瘍がある場合、その部分に触れるだけでも感染リスクがあります。さらに厄介なのは、症状が出ていない段階でも感染力を持っていることがある点です。
梅毒は感染から数時間以内に血流に乗って全身へ移動すると言われています。つまり、感染部位だけでなく体液や血液中にも病原体が存在する可能性があるのです。口内炎や歯肉の出血、陰部の小さな傷などがあると、そこから病原体が侵入することがあります。
特に感染初期は、唇や口内、陰部、肛門周囲にしこりや潰瘍ができることがあります。しかしこれらは痛みやかゆみがほとんどなく、2~3週間ほどで自然に消えてしまうケースも多いのです。そのため「治った」と勘違いし、その間に他者へ感染を広げてしまうことが少なくありません。
たとえ挿入時にコンドームを使用していても、キスやフェラチオなどの前戯で粘膜が接触していれば感染の可能性は残ります。梅毒においては「挿入だけ守れば大丈夫」という考え方は通用しません。
絶対あきらめない編集部として強調したいのは、「症状がない=感染していない」ではないという事実です。梅毒は自覚症状が乏しい時期にも感染力を持つため、予防意識が非常に重要になります。
風呂椅子やトイレの便座も危険
梅毒は主に粘膜接触で感染しますが、感染部位が触れた物を介して感染する可能性も指摘されています。お風呂のお湯そのものでは感染しにくいとされていますが、膣や肛門などの粘膜が直接触れる風呂椅子には注意が必要です。
特に洗浄が不十分な状態で使い回されている場合、感染リスクが高まることがあります。同様に、公共施設や商業施設のトイレの便座も注意が必要です。粘膜や傷口が直接触れる状況では、感染の可能性を完全には否定できません。
また、感染者が唇や口内に触れたコップや箸、歯ブラシなどの共有も避けるべきです。ジュースの回し飲みや食器の使い回しも、粘膜接触を介した感染リスクを高めます。
タオルや下着の貸し借りも控えるべき行為です。梅毒トレポネーマは乾燥に弱いとされていますが、湿った環境では一定時間生存する可能性があります。
日常生活の中で過度に神経質になる必要はありませんが、感染の疑いがある場合や不特定多数が利用する場所では、衛生管理を徹底することが大切です。
妊娠中なら母子感染で先天梅毒に

梅毒は妊娠中の女性が感染している場合、胎盤を通じて胎児へ感染することがあります。これを先天梅毒と呼びます。
先天梅毒は非常に深刻な結果を招くことがあります。流産や死産のリスクが高まるだけでなく、生まれてきた赤ちゃんに難聴や骨の異常、発達障害などの後遺症が残る可能性があります。
現在、若い世代の梅毒感染者が増加傾向にあると報告されています。そのため、妊娠可能年齢の女性における先天梅毒のリスクも高まっています。
妊娠中に適切な治療を受けない場合、母子感染率は約40%に達すると言われています。治療を行った場合でも約14%は感染が防げないケースがあるとされており、いかにリスクが高いかが分かります。
また、梅毒だけでなく他の性感染症も放置すれば卵管閉塞や癒着などを引き起こし、不妊の原因になることがあります。将来安心して妊活を行いたいのであれば、性感染症の予防と早期発見が不可欠です。
性感染症は「自分だけの問題」ではありません。パートナーや将来の子どもにまで影響を及ぼす可能性があります。だからこそ、コンドームの使用はもちろん、定期的な検査も重要なのです。
梅毒に対してコンドームは確かに有効な予防手段です。しかし、皮膚や粘膜の接触による感染を完全に防ぐことはできません。キスやオーラルセックス、日常生活の接触、そして母子感染など、感染経路は多岐にわたります。
大切なのは、「コンドームをしているから絶対に安全」という思い込みを持たないこと。そして異変を感じたら早めに医療機関で検査を受けることです。
正しい知識と予防意識が、自分と大切な人の未来を守ります。性感染症は恥ずかしい問題ではなく、正しく向き合うべき健康問題です。
「不治の病」と言われたのは昔の話。梅毒について知っておこう
かつて「不治の病」と恐れられ、世界中で多くの命を奪った感染症――それが梅毒です。現在では適切な抗生物質によって治療可能な病気になりましたが、だからといって油断していいわけではありません。むしろ近年は日本国内でも感染者数が再び増加傾向にあり、正しい知識と予防意識がますます重要になっています。
梅毒は、梅毒トレポネーマという細菌によって引き起こされる性感染症です。主な感染経路は、粘膜や皮膚の直接接触。性行為(膣性交・口腔性交・肛門性交)によって感染するケースがほとんどです。潜伏期間はおよそ3週間。感染してもすぐに症状が出るわけではないため、知らないうちに進行してしまうことがあります。
1494年、ヨーロッパで大流行したことをきっかけに、梅毒は世界規模で広がりました。日本でも16世紀初頭に流行が確認され、京都の医師が記した文献からその広がりが読み取れます。江戸時代には遊郭を中心に拡大し、「花柳病」とも呼ばれていました。歴史上の人物の中にも梅毒だったと推測される人は少なくありません。
その後、第二次世界大戦後にペニシリンが普及したことで、梅毒は「治らない病」ではなくなりました。しかし「治る病気」だからこそ軽視されやすいという問題もあります。放置すれば重篤な後遺症を残す可能性がある感染症であることに変わりはありません。
ここからは、梅毒の症状や治療、放置した場合のリスク、そして検査方法まで詳しく解説していきます。
梅毒の具体的な症状と治療方法
梅毒は進行段階によって症状が大きく変わります。大きく分けて第1期から第4期まで存在し、段階が進むほど重症化します。
・第1期(感染から約3週間)
感染からおよそ3週間後、感染部位に硬いしこり(硬性下疳)や潰瘍が現れます。唇や口内、陰部、肛門などの粘膜部分にできることが多く、痛みやかゆみがほとんどないのが特徴です。そのため「ただの口内炎かな」「軽い傷だろう」と見過ごしてしまう人も少なくありません。
また、鼠径部のリンパ節が腫れることもありますが、これも痛みがないケースが多いため気づきにくいのが実情です。
・第2期(感染から約3ヶ月)
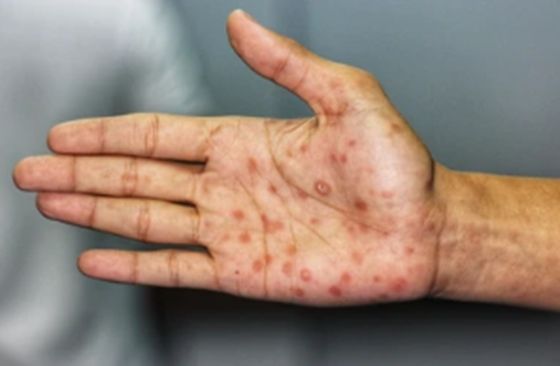
感染から数ヶ月が経過すると、全身に症状が広がります。手のひらや足の裏、背中、腹部などに赤茶色の発疹(バラ疹)が現れるのが特徴です。この発疹もかゆみが少なく、「蕁麻疹かな」と勘違いされることがあります。
そのほか、発熱、頭痛、倦怠感、リンパ節の腫れ、口内炎など、風邪のような症状が出ることもあります。体調不良が続くのに原因が分からない場合、性感染症を疑う視点が重要です。
治療はペニシリン系抗生物質の内服が基本です。症状や進行度によっては注射や点滴が用いられます。通常は2~8週間程度の治療で完治が期待できます。
重要なのは、早期発見・早期治療です。第1期や第2期の段階で治療を開始すれば、後遺症を残すことなく治る可能性が高くなります。
梅毒をほっておくとどうなる?
梅毒の厄介な点は、第1期・第2期の症状が自然に消えてしまうことです。「治った」と勘違いしてしまい、医療機関を受診しないまま放置してしまうケースが後を絶ちません。
しかし症状が消えても、体内から細菌が消えたわけではありません。静かに進行し、第3期・第4期へと移行します。
・第3期(感染から3年以上)
感染から数年が経過すると、皮膚や筋肉、骨などにゴムのような硬いしこり(ゴム腫)が出現します。これが組織を破壊し、顔面や鼻が欠損するような深刻な障害を引き起こすことがあります。
この段階では治療によって感染自体は抑えられても、壊れた組織は元に戻りません。外見的な後遺症が残るケースもあります。
・第4期(感染から10年以上)
さらに進行すると、神経や血管、心臓にまで影響が及びます。これを神経梅毒や心血管梅毒と呼びます。
失明、難聴、認知機能障害、全身麻痺、大動脈瘤、心不全など、生命に関わる重篤な症状が出ることがあります。最悪の場合、死に至ることもあります。
「症状が消えた=治った」ではない。これが梅毒の怖さです。
梅毒の検査ができるのはどこ?
梅毒が疑われる場合、まずは検査を受けることが重要です。主に以下の医療機関で検査が可能です。
泌尿器科、婦人科、皮膚科などの一般病院では保険適用で検査・治療が受けられます。症状がある場合は、保険診療になることがほとんどです。
一方、性感染症専門クリニックでは自由診療の場合もあり、費用はやや高額になります。ただし匿名性を重視したい場合や、家族に知られたくない場合には選択肢になります。
保健所でも無料・匿名で検査が受けられます。HIVと同時に梅毒検査ができる場合が多く、プライバシーを守りながら確認できます。
陽性だった場合は、速やかに医療機関で治療を受けることが必要です。また、パートナーにも検査を勧めることが感染拡大防止につながります。
梅毒予防とコンドームの重要性
梅毒は粘膜同士の接触で感染します。そのためコンドームの正しい使用が有効な予防策の一つです。ただし、病変部がコンドームで覆われていない部分にある場合、感染リスクはゼロにはなりません。
それでも、使用しない場合と比べれば感染リスクは大きく低減します。特に不特定多数との性行為がある場合、コンドームの着用は必須と言えるでしょう。
「自分は大丈夫」という思い込みが最も危険です。感染は特別な人だけの問題ではありません。
梅毒は、かつてのような“不治の病”ではありません。しかし、正しい知識と早期対応がなければ、深刻な結果を招く可能性があります。
違和感を覚えたら放置せず、早めに検査を受けること。パートナーを守るためにも、自分を守るためにも、性感染症への理解は現代において必須の知識です。
治る病気だからこそ、早く気づくことが何よりも大切なのです。
感染しないために知っておこう!梅毒に有効な予防策とは

梅毒はかつて“不治の病”と恐れられていましたが、現代では適切な治療を受ければ完治が可能な性感染症です。しかし「治るから大丈夫」と軽く考えてよい病気ではありません。感染に気づかず放置すれば、全身に症状が広がり、深刻な後遺症や重篤な合併症につながる可能性もあります。
梅毒の原因菌である梅毒トレポネーマは、主に粘膜や皮膚の小さな傷口から体内に侵入します。キスやオーラルセックス、膣性交、アナルセックスなど、粘膜同士が触れる行為によって感染が成立します。感染初期は痛みのないしこりや潰瘍ができることが多く、自然に消えてしまうこともあるため、感染に気づかないケースが非常に多いのが特徴です。
感染しないためには、正しい知識を持ち、日常的に予防行動を意識することが不可欠です。ここからは、梅毒に有効な予防策を具体的に解説していきます。自分の身体を守るためにも、ぜひ最後まで確認してください。
不特定多数の人と性交渉しない
梅毒を予防するうえで最も重要なのは、不特定多数の人と性交渉をしないことです。感染リスクはパートナーの数に比例して高まります。梅毒は一度症状が消えても体内に菌が残り、無症状のまま他人に感染させることがあります。そのため「見た目が健康そうだから大丈夫」という判断は通用しません。
感染者本人が自覚していないケースも多く、気づかないまま広がっていきます。不特定多数と関係を持つほど、感染経路の特定も困難になります。万が一感染した場合、「誰から移されたのか分からない」という状況になりやすく、精神的な負担も大きくなります。
将来結婚や妊娠を望んでいる場合、性感染症は大きなリスクになります。妊娠中に感染すれば胎児に影響が出ることもあります。自分の身体だけでなく、将来のパートナーや子どもの健康を守る意味でも、性的パートナーの数をコントロールすることは非常に大切です。
コンドームを正しく使用
コンドームは梅毒予防において重要な役割を果たします。ただし、コンドームだけで100%防げるわけではありません。梅毒はコンドームで覆われていない部分の皮膚や粘膜からも感染する可能性があるためです。
それでも、着用しない場合に比べれば感染リスクは大幅に下がります。挿入前に必ず正しく装着することが基本です。途中で外れたり、破れたりしないよう、サイズの合った製品を使用しましょう。
オーラルセックスの際も感染リスクがあります。フェラやクンニでも梅毒は感染します。可能であればオーラル時にもコンドームやデンタルダムを使用することで、リスクを減らせます。
また、複数回の行為を行う場合は、その都度新しいコンドームに交換するのが理想です。使い回しは絶対に避けましょう。万全を期したい場合は、粘膜同士が直接触れる行為自体を控えることも有効です。
パートナーと共に定期的な検査
自分が不特定多数と関係を持っていなくても、パートナーが過去に感染している可能性はゼロではありません。そのため、信頼関係のあるパートナーと一緒に定期検査を受けることが重要です。
理想的なのは、交際開始前や関係が深まる前にお互いが検査を受けることです。しかし現実には言い出しにくい場面もあります。その場合は「最近流行っているらしい」「念のため確認したい」という形で提案してみるのもひとつの方法です。
性感染症の検査は匿名で受けられる場合もあり、自治体によっては無料検査を実施しています。自覚症状がなくても、定期的にチェックすることで早期発見が可能になります。
完治するまでしっかり治療する
万が一感染してしまった場合は、速やかに医療機関を受診し、完治するまで治療を継続することが重要です。梅毒はペニシリン系抗生物質で治療できます。早期であれば1〜2ヶ月程度で治療が完了することが多いです。
治療中は性的接触を完全に避ける必要があります。症状が軽くなったからといって自己判断で再開するのは危険です。必ず医師の許可が出るまで待ちましょう。
パートナーが感染している場合も同様です。双方が完治するまで禁欲を守ることが、再感染を防ぐ唯一の方法です。
梅毒にコンドームは必須!しかしキスや皮膚からも感染するので100%予防は不可能
2022年の報告では、梅毒感染者は1万人を超え、特に20〜30代女性の感染増加が目立っています。決して他人事ではありません。
改めて重要ポイントを整理します。
【この記事のポイント】
梅毒トレポネ−マ
・唇や口内、膣や肛門などの粘膜に潜伏
・感染後血管を通して全身へ移動
・潜伏期間は約3週間
梅毒菌は粘膜に侵入後、血流に乗って全身へ広がります。初期症状が消えても治ったわけではありません。
梅毒はコンドームをしても感染する
・キスやオーラルセックスでも感染
・感染者の粘膜が触れた部位から感染
・皮膚の傷口や血液からも感染
コンドームは重要ですが万能ではありません。皮膚接触でも感染する可能性があります。
梅毒の治療と予防
・ペニシリン系抗生物質の服用
・不特定多数の人とセックスしない
・挿入もオーラルもコンドーム着用
梅毒は現代では治療可能な病気です。しかし第2期以降まで放置すると、神経や心臓に影響が及ぶこともあります。感染者が増えている今、自分だけは大丈夫と考えるのは危険です。
少しでも不安があれば、自覚症状がなくても定期的に検査を受けましょう。予防意識を持つことが、自分とパートナーを守る最善の方法です。
以上、絶対あきらめない編集部からのお届けでした。



コメント